肝脏占位性病变可以是良性或恶性的肿瘤,恶性肿瘤可以是转移的或原发的。原发性肝癌(primary carcinoma of the liver)是我国常见恶性肿瘤之一。死亡率高,在恶性肿瘤死亡顺位中仅次于胃、食道而居第三位,在部份地区的农村中则占第二位,仅次于胃癌。我国每年死于肝癌约11万人,占全世界肝癌死亡人数的45%。由于依靠血清甲胎蛋白(AFP)检测结合超声显像对高危人群的监测,使肝癌在亚临床阶段即可和出诊断,早期切除的远期效果尤为显著。加之积极综合治疗,已使肝癌的五年生存率有了显著提高。原发性肝癌(primary liver carcinoma,PLC)的种类见表1。
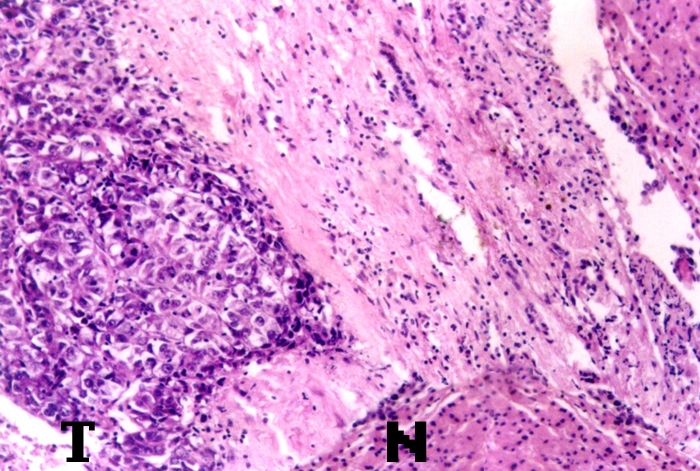
表1 原发性肝癌的种类
*肝细胞性:
•肝细胞癌
•肝胚细胞瘤(hepatoblastoma)
*胆管性:
•胆管细胞癌(cholangiocarcinoma)
•囊腺癌(cystadenocarcinoma)
* 肝-胆管混合细胞癌
*其它:
•肉瘤(sarcoma)
•血管内皮细胞(hemangioendothelial)肉瘤
•上皮样血管内皮细胞瘤(epithelioid hemangio-endothelioma)
•纤维板层(fibrolamellar)癌
原发性肝癌发病率因地区而异,以非洲和东南亚较高。在我国也是常见的恶性肿瘤之一,每10万人口年发生率为14.6%—46.0%,以江苏启东和广西隆安在全国最高。死亡率仅次于胃癌和食道癌,每年因原发性肝癌的死亡人数约12万,约占世界原发性肝癌死亡人数的40%。其中肝细胞癌(hepatocellular carcinoma,HCC)占原发性肝癌的90%。
一、肝细胞癌的病因
肝细胞癌可由于多种病因引起,当前在我国HBV感染是最重要的。
(一) 乙型肝炎病毒(HBV)感染和其它病因:在肝细胞癌多种病因中,当前在我国乙型肝炎病毒感染是最重要的。其它病因大多作为乙型肝炎病毒感染的协同因素,但亦有少数肝细胞癌可能与乙型肝炎病毒感染完全无关。
1.乙型肝炎病毒:当前在我国的肝细胞癌病人中多数可检出HBsAg,HBsAg(一)的肝细胞癌也多能在肝内检出乙型肝炎病毒DNA。在我国,肝细胞癌是乙型肝炎病毒感染的常见并发症。其病因关系已在第三十章讨论。
2.丙型肝炎病毒(HCV):HCV感染引起慢性肝炎(CH),可进展至肝硬变(LC)甚至肝细胞癌。慢性HCV感染在10—30年后可有5%一10%发展至肝细胞癌,在肝硬变病人中HCC的累积发生率超过50%。近年一些国家的调查资料表明,肝细胞癌病人中抗丙型肝炎病毒的检出率为13%一80%。日本在近10年中,HBV和丙型肝炎病毒感染对肝细胞癌的病因学的重要性正在转变,HBsAg的检出率已降至25%以下,而在70%以上的病人可检出丙型肝炎病毒抗体。可能当年日本儿童使用未消毒注射器获得HCV感染;而西方常为静脉药癖的成人感染,日本人丙型肝炎病毒感染时间较长而肝细胞癌的发生率较高。然而,在丙型肝炎病毒感染高发的国家,肝细胞癌虽较多与丙型肝炎病毒相关,在HBV感染者中的肝细胞癌发生率仍高过丙型肝炎病毒感染者中肝细胞癌的发生率。
我国初步的血清学调查表明:肝细胞癌病人中抗丙型肝炎病毒的检出率仅10%一20%,且大部分是丙型肝炎病毒和HBV的双重感染。在肝细胞癌高发地区的调查,发现在肝细胞癌病人中检出HBV标志物可达90%、而抗丙型肝炎病毒仅约5%;抗丙型肝炎病毒检出率在HBsAg(十)、与在HBsAg(一) 肝细胞癌病人中并无显著差别。
在丙型肝炎病毒基因组中未检出类似的癌基因,亦不与细胞基因整合。丙型肝炎病毒的致癌机制不明,可能的高危因素是肝细胞的炎症坏死和肝硬变。在癌和癌外组织中检出的负链丙型肝炎病毒 RNA含量接近正链;而血清中负链比正链少1000倍。负链是丙型肝炎病毒的复制中间体,这一发现可能与癌变的机制有关。
3.真菌毒素:最重要的是由黄曲霉菌产生的黄曲霉素B,污染食物如花生和稻谷,贮存在热带地区者尤易发生。不同地区黄曲霉毒素的摄入量与HCC的发生率相关。AFB1在肝内的代谢产物可能是一种环氧化物,与DNA分子的鸟嘌呤共价结合,干扰DNA的转录,可能因而引起DNA突变。但急性黄曲霉毒素中毒的存活者随访5年,未发现有肝硬变或肝细胞癌。可能,黄曲霉毒素主要作为HBV感染的协同致癌原。我国启东、隆安、崇明等肝癌高发地区,既有HBV感染高流行、又是AFB重度污染区。可能,HBVDNA整合入肝细胞基因组,而AFB和核酸可形成加成物(adduct),从而改变肝细胞的基因表达。HBV感染,使肝细胞对致癌化合物的代谢改变,或影响细胞DNA化学损伤的修复过程。
4.酒精:常同时有HBV感染和肝硬变,酒精、或其肝病并不引起癌变,可能只是一个协同因素。酒精抑制免疫应答可能促使癌变。
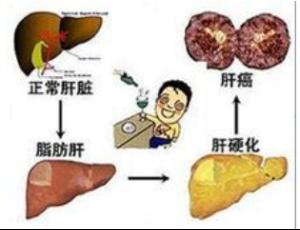
(二)肝硬变(LC)与肝癌:死于肝硬变的病人,尸解发现有30%一40%有肝细胞癌;而90%的肝细胞癌病人发生于肝硬变的基础上。不论肝硬变的病因为何,可将其看作是肝细胞癌最重要的高危因素。
肝细胞生理状态下的再生只是替代单个衰老细胞,按小叶梯度,多发生在腺泡的第1区带,沿网状支架,保持细胞·细胞间的正常接触。肝硬变时肝细胞在炎症坏死区域中再生,失去细胞极性,不按小叶结构,微血管混乱,高度增生形成结节。肝硬变时肝细胞再生是癌变的关键因素,与正常肝脏不同,有生长因子产生和异常癌基因表达。这种再生的肝细胞易于接受变异原的作用。再生结节、尤其是大结节性肝硬变的再生结节,是肝细胞癌发生的基础。
我国的肝细胞癌绝大多数与慢性HBV感染有关,绝大多数经历CH、肝硬变而至肝细胞癌。肝细胞炎症坏死可能对癌变有重要作用。在病毒复制和病变活动的肝硬变,坏死和再生的重复周期,肝细胞分裂;非整倍体性促使肝细胞基因变异,易于恶性转化。因而在标志肝硬变病变进展的Child分级中,癌变率随其级别而增高。
西方国家的肝细胞癌亦多来自肝硬变,但仅约20%可检出HBsAg。可能,随肝细胞的炎症坏死伴随的增生过程中,出现的转化细胞可经克隆性增殖,而衍生为肝细胞癌。腺瘤性增生似即为癌前病变。另外,肝细胞癌还可发生在没有肝硬变的HBV感染的肝脏,在WHV感染的土拨鼠肝细胞癌亦常无肝硬变。因而,肝细胞癌是多病因的,不同病人有不同因素的结合,在HBV感染者亦须有一些协同因素。
二、小肝细胞癌的概念
国际小组定义小肝癌小于2cm,边界清楚,周围可伴有或不伴有包膜,包膜可完整或不完整,包围瘤结节的是真包膜或仅是密集的肝硬变基质。有包膜的小肝癌呈圆形,分化好,生长缓慢、甚至在1—2年中保持大小不变;不规则形状无包膜的小肝癌生长较快,较早出现子结节和卫星结节。
我国的小肝癌多无包膜或包膜不全。肝细胞癌多以扩张型、较少以浸润型生长。一般多由单一中心起源,分化较好的生长较慢;即使是弥漫型的肝细胞癌,也可是单克隆瘤细胞肝内门脉广泛转移的结果。其实,肝细胞癌的生长并不迅速,自肿瘤发生至出现明显症状可能要几年;出现黄疸和肝脾肿大由于生长速率加快,出现症状后则仅能存活几个月。小肝癌与有症状肝癌的发展是不同的。小肝癌是早期的肝细胞癌,有肝细胞癌的固有特征。
腺样增生可能是癌前病变的再生大结节,有时易与高分化的小肝癌混淆,既须注意鉴别,更须警惕其发展为肝细胞癌。
三、肝细胞癌的临床表现
起病常隐匿,多在肝病随访中或体检普查中应用AFP及B型超检查偶然发现肝癌,此时病人既无症状,体格检查亦缺乏肿瘤本身的体征,此期称之为亚临床肝癌。一旦出现症状而来就诊者其病程大多已进入中晚期。不同阶段的肝癌,其临床表现有明显差异。性别:男;女=4—6:1,与慢性HBV感染多发于男性一致。年龄:可发生于任何年龄,我国以40一60岁为多。HBV相关者的平均年龄约50岁、HCV相关者约大10岁。可能因HBV感染多在婴幼儿期,而HCV感染多在成年期。
1、症状:肝细胞癌的临床表现有典型的、特殊的和转移引起的(表2)。
表2 肝细胞癌的临床表现
*典型表现
·肝区疼痛
·肝肿大,表面硬结节
·肝硬变征状:黄疽、腹水、脾肿大
·全身征状:发热、衰竭、消瘦
*特殊表现(伴癌综合症)
·低血糖
·高血钙
·高胆固醇
·红细胞增多症
·甲状腺功能亢进
*癌肿转移的表现
·肺:呼吸困难、右侧胸水
·骨:压痛、神经压迫征状
·脑:颅内肿瘤的征状
·淋巴腺;右锁骨上腺体肿大
2、典型表现
肝区疼痛:半数以上病人有之,多呈持续性胀痛或钝痛,多在肿瘤的位置,疼痛是由于肿瘤增长快速,拉紧局部肝包膜所致;如生长缓慢,可完全无痛或仅有轻微疼痛。如侵犯横膈,可放射右肩。如肝表面的癌结节破裂,坏死的癌组织和血液流入腹腔时,可突然引起腹部剧痛,同时有腹膜刺激症状。
肝肿大:肝进行性肿大,不仅下向腹腔,且上向胸腔。表面有硬而不规则的结节或巨块,可无压痛或有难以忍受的压痛。肝癌突出在右肋缘下或剑突下时,上腹部呈局部隆起或饱满;如癌肿位于横膈面,有横膈抬高而下缘可大肿大。因肿瘤压迫肝动脉或腹主动脉,有时可在腹部的相应部位听到风样血管杂音。
黄疸:一般在晚期出现。常因肝细胞损害而引起,少数由于肿瘤压迫、侵犯肝门附近的胆管、癌组织脱落引起胆道梗阻所致。少有深度黄疸。
肝硬变征状:可有脾肿大、腹水、静脉侧枝循环形成等。
腹水:约半数病人有之。由于门脉高压,门脉瘤栓亦可参与。蛋白含量高。可发现恶性细胞,须与腹膜细胞鉴别。可为血染,癌肿破裂引起血腹,可隐袭性发生或作为一种急腹症。
恶性肿瘤的全身性表现:发热、食欲不振、疲乏、营养不良、进行性消瘦和恶病质等。
伴癌综合症:可有血液、内分泌、代谢等多方面的表现(表4),但仅少数病人有之。以低血糖症和红细胞增多症较多见,还有高血钙、高血脂等,对肝肿大且伴有这类表现的病人,应警惕肝细胞癌的存在。
高血钙可由于假性甲状旁腺功能亢进,肝细胞癌中可含有甲状旁腺素样物质,血清甲状旁腺素水平增高。
低血糖可见于30%的病人,常是迅速进展的低分化性肿瘤,可能由于肿瘤细胞对葡萄糖的高额需求,少数由于获得性糖原贮积病,肿瘤及其邻近组织糖原增加而葡萄糖—6—磷酸酯酶(G6PT)和磷酸化酶减少。后一情况即使用大量糖亦较难控制。
高血脂少见,但有约1/3病人即使低胆固醇饮食,血清胆固醇水平亦可增高。
甲状腺功能亢进可由于肿瘤产生甲状腺刺激素。
红细胞增多症(erythrocytosis)见于1%的病人,血红蛋白超过160rug儿。可能由于肿瘤产生红细胞生成素(erythropoietin)增加。
3、肿瘤转移表现
如发生肺、骨、脑和淋巴结等处转移,可产生相应症状。淋巴腺可触及,尤其是右锁骨上区。胸腔转移以右侧多见,可有胸水征,广泛的肺栓子可致呼吸困难和肺高压。骨骼或脊柱转移可有局部压痛或神经压迫症状。颅内转移可有脑瘤及其神经定位体征。
4、临床分型
①单纯型:病理有肝硬变病变,临床并无明显肝硬变表现。肝功能检查基本正常。②肝硬变型:临床或实验室检查有肝硬变表现。⑧肝炎型:发生于活动性肝硬变的病人,ALT显著增高,可有黄疸和发热。
5、并发症
肝性昏迷:终末期表现。
上消化道出血:约占致死原因的15%,由于LC或门静脉、肝静脉瘤栓引起门脉高压而出血;后期可因胃肠道粘膜糜烂、溃疡和凝血功能障碍而致广泛出血。
肝癌结节破裂出血:约10%的病人因而致死。癌肿发展、坏死液化时可自发破裂,亦可因外力而破裂。破裂可限于肝包膜下,产生局部疼痛,或迅速增大成为压痛性肿物;亦可破入腹腔引起急性腹痛、腹膜刺激征和休克。
6、肝癌的自然病程
据国内一组经病理证实而未经手术切除的亚临床肝癌的观察,以出现低浓度AFP至亚临床肝癌(早期)诊断确立;自亚临床期亚出现临床症状(中期);自有临床症状至黄疸、腹水或远处转移或恶液质(晚期);自晚期至死亡,其中间隔时间分别为10、8、4和2个至少为24个月。过去认为肝癌病程短,仅3~6个月,实际上这仅反映了相当于晚期的肝癌病程。
7、临床分期:
(1)根据全国肝癌研究协作会议拟订的分期标准:
Ⅰ期: 无明显症状和体征,又称亚临床期。
Ⅱ期: 出现临床症状或体征但无Ⅲ期表面者。
Ⅲ期: 有明显恶液质、黄疸、腹水、或远处转移之一者。
Ⅰ期肝癌为亚临床期,其中经手术证实肿瘤为单个结节,直径小于5cm者称之为小肝癌;故多数小肝癌为亚临床肝癌或Ⅰ期肝癌。但下列情况例外,即肝癌虽小但近肝脏边缘或带蒂下垂易被扪及者;早期出现远处转移者;或癌结节虽小但长在肝脏表面易破裂出血、急腹症者。反之,肿瘤长在非要害部位,即使肿瘤结节直径大于5cm亦可不出现症状体征,故亚临床癌亦包括一部分大于5cm直径的肿瘤。
(2)肝肿瘤TNM分期标准 近年来我国已将国际抗癌联盟规定的TNM分期标准用于肝肿瘤的分期,其表述如下。
日本肝癌研究支根据TNM分期拟定了一个Ⅰ~ⅣB的分期方法,其法如下:
Ⅰ期 T1 No Mo
Ⅱ期 T2 No Mo
Ⅲ期 T1 No Mo
T2 N1 Mo
T3 N1或N1 Mo
Ⅳ期 T4 No或N1 Mo
Ⅳ期 T1~T4 No或N1 M1
T-原发肿瘤 N-淋巴结 M-转移
T1 孤立的肿瘤,最大直径在2cm或以下,无血管浸润。
T2 T1中三项条件之一不符合者。
T3 T1三项中有二项不符合者。
T2,T3二者中包括多发肿瘤但局限于一叶者。(为便于发期,划分肝两叶之平面设于胆囊床与腔静脉之间)。
T4 多发肿瘤分布超过一叶,或肿瘤累及门静脉或肝静脉的主要分支。
N-局部淋巴结 No 无局部淋巴结转移。
N1 局部淋巴结转移
M-远处转移 Mo 无远处转移。
M1 远处转移。
四、肝细胞癌的血清学诊断
慢性肝病(CLD)的病人近期出现明显肝区疼痛、消瘦和进行性衰弱,出现肝脏表面结节,出现肝区血管杂音,出现血性腹水或经积极处理腹水不消,都须考虑癌变的可能性。肝细胞癌常须至晚期才出现症状,已出现晚期症状的肝细胞癌病人,预后常十分恶劣。早期诊断的两个主要方面是血清标志物和影像学检查。
(一)甲胎蛋白: 甲胎蛋白(α-fetoprotein,AFP)是当前诊断肝细胞癌最特异的标志物。甲胎蛋白是胚胎卵黄囊和肠道产生的一种糖蛋白。是胎儿的正常血浆蛋白成分,胚胎第6周开始出现,12—16周达最高水平,出生后数周消失。当成人肝细胞恶变后又可重新获得这一功能。由于孕妇、新生儿及睾丸或卵巢的生殖腺胚胎癌亦可出现,人AFP对肝细胞肝癌仅有相对特异的诊断价值。因检测方法灵敏度的提高,在一部份肝炎、肝硬化及少数消化道癌如胃癌、结肠癌、胰腺癌等转移性肝癌亦可测得低浓度AFP。故AFP检测结果,必须联系临床才有诊断意义。
目前多采用放射免疫法(RIA)或AFP单克隆抗体酶免疫(EIA)快速测定法检测血清AFP含量,正常人血清中可没理微量,小于20μg/L水平。肝细胞癌增高者占70~90%。通常AFP浓度与肿瘤大小有相关,但个体差异较大,一般认为病理分化接近正常肝细胞或分化程度极低者AFP常较低或测不出。国外公认标准往往偏高,易于漏诊。我国重视中等和低浓度AFP增高的动态观察。临床实践中对AFP低浓度者常须结合影像诊断技术进行随访,有助于及早确立诊断。肝癌常发生在慢性活性肝病基础上故须加以鉴别。慢性肝炎,肝炎后硬化有19.9%~44.6%患者AFP增高,浓度多在25~200μg/L之间,良性肝病活动常先有丙转氨酶明显升高,AFP呈相随或同步关系,先高后低,一般在1~2月内随病情好转,转氨酶下降,AFP随之下降呈“一过性”。有时良好肝病活动AFP亦可呈反复波动、持续低浓度等动态变化,但必须警惕肝病活动的同时可能有早期癌存在。
(二)其它血清标志物
1.其它肿瘤相关标志物:迄无特异性和灵敏性超过AFP的血清标志物,但如联合AFP检测,可能提高诊断率。
脱羧凝血酶原前体(DCP):是肝脏合成的一种异常凝血酶原,其N—端的氨基酸未经羧基化,不能与Ca++结合而无凝血活性。肝癌肿丧失羧基酶基因的表达,因而DCP增高。国内报告对HCC的阳性率为64.3%一69.4%,AFP(-)HCC中约60%。DCP的阳性率与肿瘤大小相关,对小HCC的检出率亦不高。
癌胚抗原(carcino-embryonicantigen,CEA)在大多数CLD时都可增高,肝转移癌时更高,缺乏特异性。
血清酶:硷性磷酸酶(ALP)、γ谷氨酰转肽酶(γGT)常显著升高,但不特异,在胆红素和转氨酶正常时应考虑HCC的可能。同功酶包括ALP、7GT和醛缩酶等亦有辅助诊断意义。
血清铁增高主要因肿瘤对其产生增加,与肝坏死亦有关。
2.HBVM:在我国有70%一90%的HCC病人HBsAg(+),其中约1/3可以PCR自血清中检出HBVDNA,提示仍有病毒复制;有些病人以抗HBs作为与HBV感染联系的标志,肝内仍存在病毒;一些血清HBVM(一)的病人可自其肝组织中检出HBVM,提示HCC病人HBV的复制水平常较低。慢性HBV感染之后很长时期才发生癌变,HCC病人大多处于病毒复制静止期,血清HBV和HBsAg的水平可能很低;另外,HCC时整合的HBV常有缺失变异,血清HBVM与肝内病毒的实际存在可有相当大的差距。
以病毒的血清标志物反映HCC的流行率是不充分的。极大多数HBsAg(-)、HB抗体(+)、甚至全部血清HBVM(一)的病人,仍可能检出肝内的HBVM。慢性HBV感染之后很长时期才发生癌变,HCC病人大多处于病毒复制静止期,血清HBV和HBsAg的水平可能很低,另外,HCC时整合的HBV常有缺失变异,血清与肝内的H13VM可以有相当大的不同。
五、肝细胞癌的影像诊断
常规X线只能诊断晚期肝细胞癌病人,可发现有右半膈肌抬高或肺有转移。影像技术的发展可能检出无症状的早期病人,使手术切除率由过去的10%增长至当前的30%。检出肝内小结节须有性质鉴定,确定为癌瘤还须有明确的解剖学定位。
(一)超声、CT和磁共振:
放射性核素扫描:198金、113铟、99锝、131碘玫瑰红等以充盈缺损显示肿瘤,可检出大于3cm的病变。113铟肝血池显影可与肝脓疡、肝囊肿、血管瘤等良性占位性病变鉴别。
B型超声显像:可显示肿瘤实性光团,肿瘤坏死液化时其相应部位可出现液性暗区。小的HCC呈低回声,随H'CC发展为等回声或高回声,晚期由于瘤体坏死可出现不规则回声。检测的准确性取决于仪器的灵敏性和检测者的经验。在最好的状态可检出直径2cm的病变,可能发现αFP正常时的早期HCC。在扩张的门静脉中可发现癌栓。
有时与肝硬变的大结节、转移性肿瘤和血管瘤可不易鉴别。肥胖和肠内积气可影响观察,右膈下肝病变亦可被隐蔽。
在超声引导下作肝穿刺活检、或细针抽吸细胞学检查,较安全,也有较高检出率。
计算机X线体层扫描(CT):能窥见肝脏的全貌,展现肿瘤与肝门大血管、胆管的关系。肝细胞癌表现为局灶性周界清楚的密度减低区,也可为边缘模糊、大小不等的多发阴影。可检出1—2cm的病变。增强扫描和延迟扫描对鉴别肝细胞癌或肝血管瘤更有价值。
磁共振成像(MRl):一般认为不优于CT,亦有较高的分辨率,尤以T2加权对癌瘤范围的界限较清楚;可与海绵状血管瘤、囊肿、局限性脂肪沉着和再生结节进行鉴别,不必同时肝动脉造影。
海绵状血管瘤在自然人群中的发生率可达5%一7%。可逐渐增大,直径超过5cm时常发生中心纤维结疤。其它影象诊断有一些限制,MRI如用T2加权成像呈现高信号病灶,有较高的分辨率,可与肿瘤鉴别。
(二)肝动脉造影
由股动脉插管选择性肝动脉造影。肿瘤血液供应主要来自肝动脉,肝细胞癌是典型的多血管性肿瘤,造影可显示肿瘤血管的一些特征:动脉明显扩张,肿瘤区血管走型偏移或牵伸,新形成的血管畸形或扭曲,门静脉栓塞,有时血管硬化,管腔不规则呈节段状,异常的血管限定在肿瘤区内,与肿瘤实际大小相符。造影可能显示1—2cm大小的肿瘤结节,可以定位;可能发现肝内的子瘤灶。选择性肝血管造影同时用于手术前判定肝细胞癌范围并进行定向介入治疗。
碘化油血管造影和扫描:经肝动脉注射碘化油后10一14日再进行CT检查。造影剂被肝实质细胞摄取,Kupffer细胞能较快清除,而肝细胞癌中缺乏Kupffer细胞而造影剂仍然残留,表现为不透光的斑点。是目前最灵敏的定位诊断方法,灵敏性85%一90%,甚至可检出直径0.5cm的癌结节。碘化油亦可用作化疗药物的载体,同时栓塞化疗,使肿瘤坏死缩小而利于切除。
六、关于肝细胞癌的早期发现
肝细胞癌的预后取决于病期的早晚,检出早期的小肝细胞癌更适合手术,有更长期的存活率。但其早期生长较缓慢,一个肝内的肿瘤结节并不引起明显症状。高发地区曾进行人群普查以发现亚临床小肝癌。1975—1978年上海242 911居民中用AFP普查检出39人,检出率仅为16/10万,耗费过大;且有约30%的早期病例可因AFP(—)而被漏检。
当前我国的肝细胞癌主要是慢性HBV感染发展的后果,在长期的过程中,常难发觉肝细胞癌何时发生。
在高危人群中进行筛查,可以早期发现肝细胞癌。高危人群主要是:1、HBV感染;2、慢性活动性肝病;3、35岁以上男性。在这些病人中每年两次检查AFP和B型超声,可以有效地发现早期肝细胞癌。在高危人群中肝细胞癌的检出率可超过2 000/10万,比在自然人群中高百余倍。·每年检查两次的被检出者多处于可手术切除的早期。
小肝细胞癌切除后的5年存活率与切除时的肿瘤大小相关,目前影像诊断技术已可能发现lcm的小肝细胞癌。切除2cm无血管侵犯的小肝细胞癌,其5年存活率可达60%一100%。关键是尽可能早期检出最小的肝细胞癌。
对AFP增高的病例除非已明确为活动性CLD,应高度疑似肝细胞癌而进行定位诊断,甚至考虑选择性肝动脉造影、碘化油—CT等侵入性检查,直至剖腹探查。对于早期发现的可疑病例应尽快确诊,不得在观察中耽误。
七、肝细胞癌的治疗和预后
有症状的肝细胞癌病人确诊后的存活期多数仅约3个月,1年存活率仅44%。偶有生长缓慢的肝细胞癌,可生存2—3年甚至更久。大块型较结节型为差。血清胆红素高、白蛋白低的预后更差。肿瘤大小,治疗方法与肿瘤的生物学特性是影响预后的重要因素,根据我们的材料获根治性切除者五年生存率达53.0%,其中多为小肝癌或大肝癌缩小后切除者,姑息性切除仅12.5%,药物治疗少见生存5年以上者。早期肝癌体积小,包膜完整、瘤栓少见或无、肿瘤分化好,远处转移少,机体免疫状态较好,这些均是进行手术根治的有利条件。中晚期肝癌虽经多种治疗综合措施,根治机会少,易有远处转移预后较差。
当前预后主要取决于能否手术切除和治疗干预的程度。不能切除的肝细胞癌的治疗有了不少进步,存活期有所延长。但肝细胞癌仍是预后较差的恶性肿瘤,突破性进展寄希望于基因治疗。
(一) 肝细胞癌的手术切除:早期手术切除是最有效的治疗方法。有症状的肝细胞癌病人切除后5年存活率低于20%,无症状普查发现的病人可达60%以上。上海现有数例存活已达20余年,对早期小肝癌进行肝叶切除,可望治愈。
适应证:首选肝功能代偿、小于5cm的单一肿瘤。只要癌肿局限,尚未超过半肝,未侵犯肝门、膈肌、腹膜和邻近器官,也应尽可能手术。近年来技术的进步和经验的累积,手术切除的适应证已有扩大。只要切除后保留的肝脏可以维持必要的功能,即使已侵犯邻近器官,也可考虑手术,切除原发肿瘤,有利于进行进一步治疗。
术式的选择需根据病人全身情况、肝硬变发展程度、肿瘤大小和部位等。一般要求距肿瘤边缘2—5em以外切肝。癌肿局限于一段者,可作肝叶切除;已累及一叶或刚及邻近叶者,可作半肝切除,如已累及半肝,但无肝硬化者,可考虑三叶切除;位于肝边缘区的肿瘤,亦可根据肝硬变的情况选择肝部分切除或局部切除。肝切除中一般至少要保留正常肝组织的30%或硬化肝组织的50%,否则功能不能代偿。肝细胞癌手术切除后仍易复发,即使是小肝细胞癌,5年复发率亦可达40%—60%。须配合全身化学药物治疗。
肿瘤对切除后的预后因素包括:肿瘤的大小、数目、包膜有无浸润、门静脉有未被侵袭、生长类型和范围。决定手术切除预后的另一因素是肝功状态,如ChildA级病人单一肿瘤3年存活率为50%、B级30%、C级0%,在失代偿的病人手术病死率很高,存活期又很短。此外,高龄病人易发生术后感染和其它合并症。
当前肝细胞癌预后还较差,问题在于;1、虽影像学可检出lcm的癌瘤,外科技术也有很大的发展,但极大部分病人在就诊时已难以切除,迄今肝细胞癌的可切除率还较低。CLD从CH、肝硬化到早期的肝细胞癌常是一个较隐匿的过程,对高危人群的筛检还未全面系统进行。2、能切除的只是小部分病人,却仍有相当高的复发率和再发率(再次原发性)。可由于癌瘤切除后仍继续存在的致癌变因素,或在切除前已有瘤栓播散。应对亚临床复发进行监测。3、肝硬化的代偿肝功能,尤其有明显活动性炎症者罕能生存超过1年。肝细胞癌手术切除显然延长了病人生命,但是否相应的降低了病死率还有待继续观察。
(二)不能切除的肝细胞癌治疗
肝细胞癌恶化程度高,发病隐匿,早期诊断率低,70%的病人就诊时已失去手术切除的时机。不能切除的肝细胞癌包括:1、肝功能失代偿,有明显黄疸、腹水、下肢浮肿、凝血酶原低于正常值的50%;2、癌肿分布广泛、或已有远处转移、或有门静脉或肝静脉主干癌栓;3、全身衰竭或合并其它器官严重疾病;4、肿瘤紧靠门静脉主干或下腔静脉在切除技术上有困难。
由于近年影像学的进步、局部治疗的开展、综合治疗的应用和肿瘤治疗生物学概念的更新,不能切除肝细胞癌的5年存活率已可达20%以上。不能切除肝细胞癌的手术治疗有:肝动脉结扎、插管、冷冻、激光、微波、术中瘤内无水酒精注射;非手术者可经肝动脉化疗栓塞、放射、化疗、生物学治疗等。阻断肝细胞癌血供的治疗方法是不能切除病例的首选的疗法。
(1)化学抗癌药物治疗:常用药物有5-氟脲嘧啶(250--500mg,iv,qod,7.5g为一疗程),还有顺铂、噻替哌、丝裂霉素、阿霉素等。化学抗癌药物每易引起胃肠道反应和造血功能抑制,单独应用疗效多不满意。可改进用药方法,如采用肝动脉插管灌注、按细胞动力学原理采用联合或序贯方案治疗、尽量改善全身营养状况等,可能取得较满意的效果。
(2)阻断肿瘤血供联合化疗:目前最常用有两种方法可供选择:A、肝动脉结扎联合插管化疗:采用解剖肝门明视插管和美蓝定位,使药物确切灌注至肿瘤区;选用埋入式导管延长了导管使用时间。在不能切除的肝细胞癌,多可使用这一联合治疗。5年存活率可近20%。有近lo%的病人,因治疗后癌肿明显缩小而可手术切除。B、经肝动脉化疗栓塞:是不能切除肝细胞癌的首选非手术疗法。应用最广泛的栓塞剂是碘化油,与阿霉素合用可提高癌瘤内阿霉素的浓度。肝动脉主要供应癌结节中央区,经肝动脉栓塞其周边常有残癌;结合经超声引导下肝内门静脉支化疗栓塞,可控制由门静脉供应的周边区。
不能切除的肝细胞癌经缩小后可能切除,5年存活率超过结扎联合化疗。切除标本中仍有残癌,说明二期切除的重要性。
几乎都有栓塞后综合症:间歇性发热、腹痛、恶心呕吐和腹胀,可持续1—2周。15%的病人可误有胆囊动脉栓塞引起胆囊梗死、或一些动脉栓塞引起胰腺炎。这一疗法对严重肝功损害、门静脉主干血栓或肾功衰竭的病人是禁忌的。
(3)放射治疗;肝细胞癌对放射不敏感,而邻近器官却易受放射损伤。可采用局部或半肝照射,如能耐受4000rad以上的放射剂量,疗效可望提高。目前可用直线加速器放疗,如与肝动脉化疗联合,3年存活率可达60%,部分病人因癌肿缩小可获二期切除。
(4)物理治疗:—196℃液氮冷冻治疗简便、有效、无严重并发症,增加单针和多针冷冻头同时可治疗深部癌肿,对于不能切除的小肝癌,5年存活率可达50%。高功率激光气化癌结节的仪器设施复杂。微波除用于癌肿切除外,亦可用作固化。
(5)生物治疗:仅是一种辅助疗法。近年用得较多的有了干扰素、白介素—2、淋巴因子激活杀伤细胞(LAK)等。导向治疗以抗体为载体,是广义的生物学疗法,可试用131I结合铁蛋白抗体或抗人HCC-McAb进行导向。
(6)肝移植:主要优点是清除了已检出和未检出的瘤结节、以及所有硬变肝内的癌前病灶,而且移去了病变的肝脏,从而降低了因门脉高压引起的合并症发生率及其病死率;主要的缺点是不易获得供体肝脏、病人须经严格选择、HBV感染病人的早期病死率、以及由于免疫抑制早期肿瘤复发的高危性。自环孢素A(cyclosporineA,CsA)用于抑制免疫排斥后,肝移植的存活率有了明显提高。肝移植与肝癌切除一样,其疗效取决于肿瘤的大小、个数、有无血管和淋巴腺的侵袭。如<5cm的复发率为7%、而较大的为62%;无大血管侵袭的复发率为29%、而有侵袭的为73%;无淋巴腺转移的5年存活率可达60%、而有转移的仅15%。
肝移植应选择60岁以下、肿瘤小于3cm、无血管或附近淋巴腺侵袭的病人。肝移植后早期(3个月内)死亡因移植排斥;后期则因癌肿复发。在CsA-皮质激素控制下,复发的肿瘤生长迅速,其体积倍增时间仅26-4-11日。
(三)中草药治疗:中草药扶正抗癌适用于晚期肝癌患者和肝功能严重失代偿无法耐受其他治疗者,可起改善机体全身状况,延长生命的作用,亦可配合手术、放疗和化疗以减少不良反应,提高疗效。
(四)基因治疗:分子肿瘤学的一系列进展,揭示细胞癌变的本质是癌基因产物控制下的细胞增殖、分化失调,原癌基因被激活及/或抑癌基因失活,是肿瘤发生、发展的分子基础。因而,可用基因调控手段阻断癌基因表达,从而抑制肿瘤细胞的增殖,甚至逆转其恶性程度。
治愈标准
原发性肝癌的疗效评价标准有以下三种。
1.以肿瘤的体积的变化作为衡量疗效的标准其规定如下。
(1)完全缓解:可见肿瘤消失并持续一月以上。
(2)部分缓解:肿瘤两个最大的相互垂直的直径乘积缩小50%以上并持续一月以上。
(3)稳定:肿瘤两个最大的相互垂直的直径乘积缩小不足50%,增大不超过25%并持续一个月以上。
(4)恶化:肿瘤两个最大的相互垂直的直径乘积增大不超过25%。
2.以甲胎蛋白的含量变化作为衡量疗效的标准。术后AFP降至正常为手术属根治的依据。
3.以治疗后生存期为衡量疗效的标准。治疗后病人生存期的长短反映了治疗的最终效果,所以是最有价值的疗效标准。
相关网上资源:
International Union Against Cancer (UICC,国际抗癌协会)
https://www.uicc.org/
The fight against cancer knows no boundaries, and the International Union Against Cancer (UICC) is the only global cancer organisation with members and activities covering all aspects of cancer control. Founded in 1933, UICC is an independent, international, non-governmental association of 291 member cancer fighting organisations in 87 countries.
Association of European Cancer Leagues (ECL)
https://ecl.uicc.org/
The national voluntary cancer leagues in Europe united their forces in Rome 1980 by establishing the Association of European Cancer Leagues (ECL) to support and promote the activities of the International Union Against Cancer (UICC) in Europe. The statutes of the ECL were drawn up in Lausanne, Switzerland on 27th October 1981. ECL is a non-profit, non-political and non-sectarian association. It is a proactive force with the intention to promote health, to reduce the risk of malignant disease, to promote research and evidence-based treatment in the field of cancer; and to be responsive to the needs of cancer patients, their families and carers.
European Association for Cancer Research (EACR)
https://www.eacr.org/
The aim of the European Association for Cancer Researchis "to advance cancer research by facilitating communication between research workers including the organization of meetings." The membership of the EACR is over 5000 cancer researchers from over 40 European and non-European countries.
European Cancer Prevention Organization (ECP)
https://www.uicc.org/others/ecp/ecp.html
The EUROPEAN CANCER PREVENTION ORGANIZATION was established in 1981 to promote collaboration between scientists working in the various European countries and to use the large population of Europe and their wide range of lifestyles as a laboratory for the study of cancer causation.
Organization of European Cancer Institutes (OECI)
https://www.uicc.org/others/oeci/
The Organization of European Cancer Institutes (OECI) is a non-governmental, non - profit organization founded in Vienna in 1979. The primary objectives of OECI are to improve communication and to increase collaborative activities among European cancer institutes; promoting and strengthening Comprehensive Cancer Centres in Europe with a view to reducing cancer incidence and mortality, and supporting cancer patients. The following priority areas of focus have been identified:
The Cancer Society of Sabah (Malaysia)
https://www.uicc.org/others/sabah/
The Society was formed in 1982 with its main objectives being the prevention and control of cancer in addition to providing relief to patients suffering from cancer. It is listed as a voluntary non-governmental organization and people can become members of the Society by paying a yearly subscription fee. It is also a member of the UICC or the International Union Against Cancer.
Cancer Trials
https://cancertrials.nci.nih.gov
This page offers comprehensive patient information brochure on clinical trials. Also featuring Informed Consent Recommendations and an Informed Consent Template that can be used by researchers.
CancerNet(National Cancer Institute ,NCI)
https://www.cancer.gov/
The National Cancer Institute (NCI) is a component of the National Institutes of Health (NIH), one of eight agencies that compose the Public Health Service (PHS) in the Department of Health and Human Services (DHHS). The NCI, established under the National Cancer Act of 1937, is the Federal Government's principal agency for cancer research and training. The National Cancer Act of 1971 broadened the scope and responsibilities of the NCI and created the National Cancer Program. Over the years, legislative amendments have maintained the NCI authorities and responsibilities and added new information dissemination mandates as well as a requirement to assess the incorporation of state-of-the-art cancer treatments into clinical practice.